「あなたは自分の最期の場所としてどこを想像しますか?」
私の祖父は病気知らずで生きていましたが、その最期はなじみのない病院でした。家で看取ってくれる医師がいなかったからです。このことが、私が医師・家庭医になろうと思ったきっかけでもあります。在宅医療は、多くはお年寄りがその対象となります。
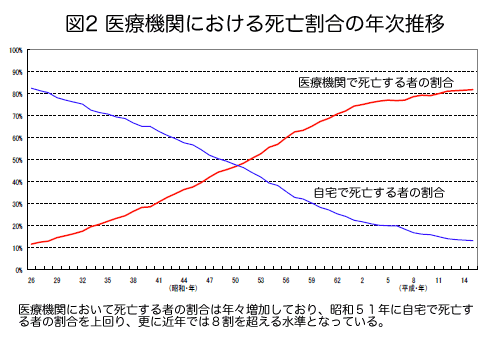
図1に示すように病気とともに生きていくと、医療の担い手が専門医から一般医(家庭医)へとシフトしていきます。そしてかかりつけ医のもとで、最期は家で過ごしたいと考える方が多くいらっしゃいます。しかし現実には図2のように在宅で亡くなる人は減ってきています。その原因には、高度先進医療(病院医療)が発達し続け、在宅医療を担う医師が全く育っていなかったことと、患者さんやその家族が病院任せの医療に頼ってきた文化があります。
近年、患者さんがどこで医療を受けたいのか積極的に考えるようになり、急速に在宅医療のニーズが増えています。
「病気の妻と支えあって幸せな日々を過ごした。この家で死にたい」
COPDという肺の病気で訪問診療を受けているAさんは83才で一人暮らし。娘が近所にいます。やはり訪問診療を受けていた妻は最終的には入院を希望し、病院で亡くなりました。Aさんに最近肺ガンが見つかりました。頑固なAさんは「入院しない」と言い、娘は「入院させたい」と言いました。医学的には手術は不可能で、余命は半年ぐらいと考えられました。
ある日、Aさんは医師に言いました。「病気の妻と支えあって幸せな日々を過ごした。この家で死にたい」と。また違う日には,娘さんは医師に話をしました。「一人暮らしのお父さんをできる限り看たいけれど、一緒には暮らせない。がんこじいさんにはほとほと疲れた。入院させてほしい」と。
医師は在宅医療を続けるべきか悩みました。スタッフ・家族の話し合いで、往診、訪問看護、ホームヘルパー、毎日の家族の訪問などを取り入れて、Aさんは自宅で最後まで自分らしく生きぬきました。
「在宅医療は、家庭医にとって大変やりがいのある仕事です。」
在宅医療ではこのような倫理的な問題が生じることも多く、私たち医療関係者は単なる医学知識を持っているだけでは不十分です。在宅医療では患者さんが主人公です。徹底的に治療を受けたい人から何も治療したくない人まで、一人ひとりオーダーメイドの医療を行います。
「③家庭医療の専門性」でお話しした家庭医の専門性ACCCC(身近で、なんでも、みんなで、ずっと、あなたの事情にあわせた医療)の本質が在宅医療にあると思います。生活している患者さん、家族、地域と関わる在宅医療は、家庭医にとって大変やりがいのある仕事です。
お問合せ・ご相談はこちら
asao-hp(@)kawaikyo.or.jp
*(@)の部分を@にかえてください
新百合ヶ丘で家庭医療を行っています。内科・小児科が中心ですが、赤ちゃんからお年寄りまで、病気・介護・健康問題について何でもご相談ください。健康診断・在宅診療・予防接種なども行っています。
